Monitorización continua de glucosa y bombas de insulina: ¿Qué hay de nuevo?
 Por: Dr. José Ramón Calle
Por: Dr. José Ramón CalleAsesor Médico de la Fundación para la Diabetes. Especialista en Endocrinología del Hospital Clínico de Madrid.
En los últimos años han aparecido una serie de dispositivos que son pequeños filamentos que se insertan debajo de la piel y miden de manera continua los niveles de glucosa en el líquido intersticial, es decir, el líquido que hay alrededor de los tejidos, nivel que guarda una buena correlación con el nivel de glucosa en sangre, si bien con un pequeño desfase (en el líquido intersticial va unos pocos minutos retrasado respecto a la sangre). Estos dispositivos tienen una duración que oscila entre 6 y 14 días y, aparte de ahorrar muchos pinchazos en los dedos a las personas con diabetes nos dan una visión más completa de cómo son los perfiles de un paciente dado. Podemos apreciar qué sucede por la noche, lo que habitualmente desconocen la mayoría de pacientes, cuánto y a qué velocidad sube tras la toma de los distintos tipos de alimentos, cómo influye el ejercicio en los perfiles glucémicos,… En definitiva, nos da una visión más completa de las oscilaciones de la glucosa y, además, ahorrando muchos pinchazos en los dedos. A este respecto, hay que destacar que la mayoría de dispositivos precisan que haya una calibración 2 ó 3 días al día midiendo la glucemia en sangre capilar para obtener dicha calibración. Otros vienen calibrados de fábrica, aunque en este caso se recomienda que al menos los dos primeros días también se hagan algunas determinaciones en sangre capilar para comprobar que la calibración es correcta. Si no lo es, habría que desechar ese sensor, ya que en los que se pide calibración se puede ir afinando en la precisión, pero los que llegan calibrados de fábrica, si dicha calibración es errónea no se puede arreglar, no existe la posibilidad de auto-corrección y ese sensor sería inservible.
debajo de la piel y miden de manera continua los niveles de glucosa en el líquido intersticial, es decir, el líquido que hay alrededor de los tejidos, nivel que guarda una buena correlación con el nivel de glucosa en sangre, si bien con un pequeño desfase (en el líquido intersticial va unos pocos minutos retrasado respecto a la sangre). Estos dispositivos tienen una duración que oscila entre 6 y 14 días y, aparte de ahorrar muchos pinchazos en los dedos a las personas con diabetes nos dan una visión más completa de cómo son los perfiles de un paciente dado. Podemos apreciar qué sucede por la noche, lo que habitualmente desconocen la mayoría de pacientes, cuánto y a qué velocidad sube tras la toma de los distintos tipos de alimentos, cómo influye el ejercicio en los perfiles glucémicos,… En definitiva, nos da una visión más completa de las oscilaciones de la glucosa y, además, ahorrando muchos pinchazos en los dedos. A este respecto, hay que destacar que la mayoría de dispositivos precisan que haya una calibración 2 ó 3 días al día midiendo la glucemia en sangre capilar para obtener dicha calibración. Otros vienen calibrados de fábrica, aunque en este caso se recomienda que al menos los dos primeros días también se hagan algunas determinaciones en sangre capilar para comprobar que la calibración es correcta. Si no lo es, habría que desechar ese sensor, ya que en los que se pide calibración se puede ir afinando en la precisión, pero los que llegan calibrados de fábrica, si dicha calibración es errónea no se puede arreglar, no existe la posibilidad de auto-corrección y ese sensor sería inservible.
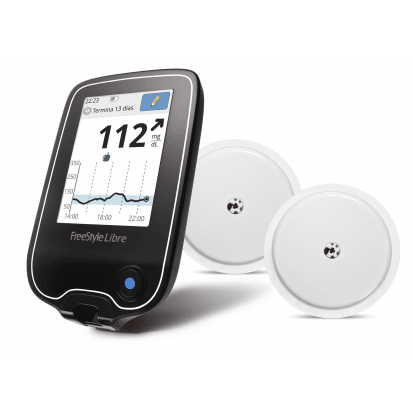 Básicamente, hay dos tipos de sensores: los de tipo “flash”, que una vez insertados en el brazo no precisan calibración y para ver la glucosa el paciente acerca un lector al brazo. En cualquier caso, los datos se pueden descargar, ver retrospectivamente lo que ha sucedido durante la vida del sensor y mandar los datos por email o compartirlos en una aplicación con médicos, educadores o padres de niños con diabetes a los que el paciente ha dado permiso para acceder a sus datos y con este permiso pueden ver en todo momento los valores de glucosa. Incorporan flechas de tendencia que nos informan si las glucosas están estables o si suben o bajan, así como la velocidad a la que se producen los cambios. Los últimos modelos también incorporan alarmas.
Básicamente, hay dos tipos de sensores: los de tipo “flash”, que una vez insertados en el brazo no precisan calibración y para ver la glucosa el paciente acerca un lector al brazo. En cualquier caso, los datos se pueden descargar, ver retrospectivamente lo que ha sucedido durante la vida del sensor y mandar los datos por email o compartirlos en una aplicación con médicos, educadores o padres de niños con diabetes a los que el paciente ha dado permiso para acceder a sus datos y con este permiso pueden ver en todo momento los valores de glucosa. Incorporan flechas de tendencia que nos informan si las glucosas están estables o si suben o bajan, así como la velocidad a la que se producen los cambios. Los últimos modelos también incorporan alarmas.
Los sensores de monitorización continua en tiempo real sí que precisan calibración, que debe hacerse cuando el nivel de glucosa está estable, en meseta, no cuando sube o baja rápidamente. Se puede visualizar en todo momento en pantalla, algunos de ellos en teléfonos móviles o en la pantalla de una bomba de insulina en el caso de los que se acoplan a las bombas. Al igual que los últimos modelos de los del tipo flash, cuentan con flechas de tendencia y alarmas que nos advierten de si hay hiper o hipoglucemias o cuando el nivel de glucosa está variando bruscamente.
Algunos de estos sensores son “ciegos”, el paciente no ve los datos y se descargan al final de su uso en el centro sanitario. Se utilizan como “Holter glucémicos”, al igual que existen Holters cardiológicos o hipertensivos.
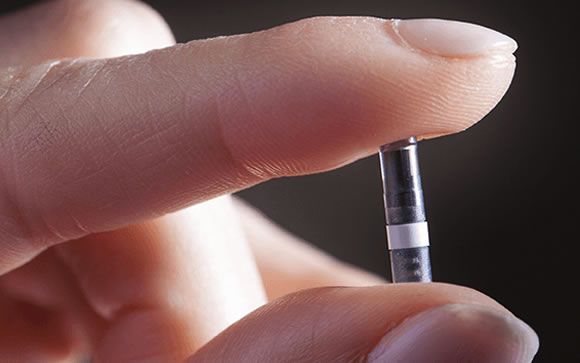 Hay un sensor implantable, que precisa una pequeña intervención quirúrgica ambulatoria para su inserción y que puede durar 6 meses. Su uso está poco extendido, de momento.
Hay un sensor implantable, que precisa una pequeña intervención quirúrgica ambulatoria para su inserción y que puede durar 6 meses. Su uso está poco extendido, de momento.
Todos estos dispositivos han ido aumentando su precisión en los últimos tiempos. Para valorar la exactitud de los sensores hablamos de MARD , parámetro que mide en forma de porcentaje la diferencia entre lo que mide el dispositivo y un sistema de referencia. En el caso de los mejores este MARD está por debajo del 10 % y cada vez contamos con versiones más precisas.
Hasta hace poco estos dispositivos no eran financiados por la Sanidad Pública pero recientemente se ha aprobado su uso para todas las personas con diabetes tipo 1 para los que el médico avale que se van a beneficiar y que estén dispuestos a emplearlos al menos el 70 % del tiempo. Desde primeros de año se ha abierto un poco la mano y se ha incluido a algunos pacientes con diabetes poco frecuentes bajo la denominación “pacientes que no son diabetes tipo 1 ni tipo 2” como las LADA, las monogénicas, MODY o los operados de páncreas, aunque la norma no parece incluir, de momento, a pacientes que en origen son tipo 2 pero por agotamiento de la reserva pancreática se comportan igual que los tipo 1. Parecería lógico incluirlos a ellos también.
En los últimos tiempos se han puesto de moda los smartwatch que también miden la glucosa. Aportan información valiosa y pueden resultar útiles pero, a día de hoy, su exactitud es menor que la de los sensores anteriormente comentados.
En el campo de las bombas de insulina también contamos con importantes novedades.
Ya en los últimos años se habían desarrollado bombas de insulina que se podían acoplar a sensores de monitorización continua de insulina, de manera que al descargar los datos podíamos ver en paralelo toda la información de la bomba y los niveles de glucosa. Sin embargo, inicialmente la bomba no utilizaba esta información para modificar sus ritmos de infusión. Posteriormente, algunas bombas sí que podían responder a la información del sensor cuando se trataba de evitar una hipoglucemia, de manera que si la glucosa estaba baja o estaba bajando muy deprisa la bomba se paraba, lanzaba una alarma y no reanudaba la infusión hasta que el nivel de glucosa ascendía o había transcurrido más de un tiempo determinado.
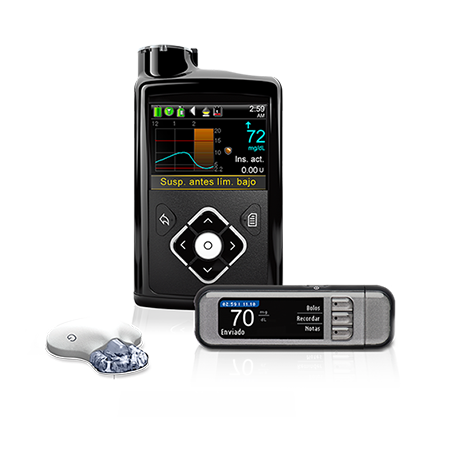 Desde comienzos del 2019 en España contamos con un tipo de bomba más avanzado, que nos acerca al ideal del páncreas artificial. Son los llamados sistemas de asa cerrada híbridos, en los que el sensor, acoplado a la bomba, manda por bluetooth la información del nivel de glucosa y la bomba puede disminuir o parar el ritmo de infusión o poner una corrección, meter más insulina, en caso necesario.
Desde comienzos del 2019 en España contamos con un tipo de bomba más avanzado, que nos acerca al ideal del páncreas artificial. Son los llamados sistemas de asa cerrada híbridos, en los que el sensor, acoplado a la bomba, manda por bluetooth la información del nivel de glucosa y la bomba puede disminuir o parar el ritmo de infusión o poner una corrección, meter más insulina, en caso necesario.
Desde octubre pasado contamos con una versión mejorada de la bomba y es inminente la comercialización de otra bomba similar por otro laboratorio. Para poder decir que se trata de un páncreas artificial nos falta que la bomba sea capaz de hacer frente a la subida brusca de la glucemia que se produce tras la toma de alimentos, de manera que a día de hoy el paciente tiene que introducir el dato de cuánto va a comer y ponerse el bolo correspondiente para las comidas. Se está trabajando para que la bomba sea capaz de responder espontáneamente cuando la ingesta no sea excesiva, quizás por debajo de 5 raciones, pero todavía esto no existe. Estos sistemas de asa cerrada híbridos también cuentan con la posibilidad de tener en cuenta el ejercicio, ya que si éste es intenso la bajada también puede ser muy brusca, de manera que la bomba tiene una función para adaptarse a la actividad física intensa.
Por último, también supone un avance un nuevo tipo de bomba de inminente comercialización en España, las bombas “de parche”. Este tipo de bombas ya existían desde hace tiempo, pero estaban infrautilizadas porque se conseguía un control peor que con las convencionales. Sin embargo, han mejorado notablemente, de manera que el control es equivalente, aunque no tan bueno como el conseguido por los sistemas de asa cerrada híbridos. Pero tienen dos ventajas: no llevan catéteres, lo que para muchos pacientes es una ventaja considerable y, especialmente un modelo que esperamos que se comercialice en las próximas semanas, es de un tamaño más reducido.






