Investigación y futuro
Sobre las causas
Aún hoy en día existen muchos interrogantes por resolver en el área de estudio de la diabetes. La línea de investigación de mayor interés científico trata de encontrar respuesta principalmente a dos cuestiones: qué provoca la diabetes y cómo se desencadena. Por otro lado, y una vez conocida la causa, ¿se podrá encontrar la forma de curarla?. Éste es el gran reto.
Conforme se avanza en el conocimiento de las causas, se pone de manifiesto que son varios los factores que la originan y que se comporta y evoluciona de diferente manera según los casos, por lo que los científicos han comenzado a hablar de la existencia de varias diabetes.
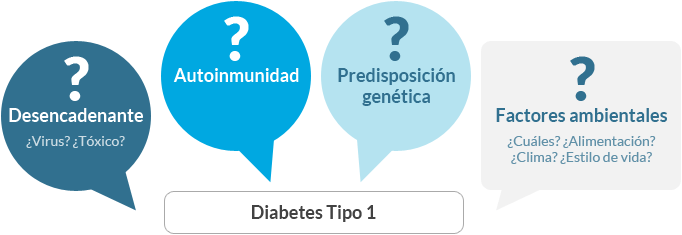
Diabetes Tipo 1
Autoinmunidad
En la diabetes Tipo 1 parece probado que las células beta pancreáticas (las responsables de la fabricación de insulina) presentan una importante inflamación, lo que lleva al sistema inmunitario a crear un tipo de anticuerpos que se encargan de destruir estas células. Los citados anticuerpos pueden encontrarse en la sangre incluso años antes de que se declare abiertamente la diabetes. ¿Tienen estos anticuerpos (anti células beta o anti insulina) un valor de predicción?
Predisposición genética
Según los estudios realizados hasta el momento, existe además una estrecha relación entre algunos genes, los que codifican la compatibilidad entre los tejidos. Es una asociación de alto riesgo tener un patrón genético determinado junto con unos anticuerpos determinados. Nos encontramos así ante otro gran interrogante: ¿tener un cierto tipo de genes, puede predisponer a desarrollar anticuerpos?
Factores ambientales
En los distintos países se registra una incidencia diferente de diabetes Tipo 1 en función de la raza, el clima, la alimentación, la latitud geográfica,… lo que hace sospechar que pueden existir factores ambientales no identificados que actúan como predisponentes.
Diabetes Tipo 2
Resistencia a la insulina
En la Diabetes Tipo 2, por el contrario, se ha constatado que todos los individuos, en mayor o menor grado, presentan una resistencia a la insulina. Se debe destacar que, a pesar de que la insulino-resistencia es común en todos los casos, por sí misma no es suficiente para desarrollar una diabetes Tipo2, ya que se precisa de la existencia de otros elementos, que pueden ser muy variables (ambientales y genéticos) y que amplifican o modulan. Se dan casos, por ejemplo, de personas obesas que, aún teniendo resistencia a la insulina, no desarrollan una diabetes.
Herencia familiar
En la Diabetes Tipo 2 se reconoce una base genética importante y, en muchos casos, con un patrón hereditario dominante.
Gran parte de los estudios han demostrado que estos genes estarían implicados tanto en un defecto parcial de las células beta pancreáticas que producen insulina de mala calidad, como en un defecto de los receptores de insulina situados en todas las células y tejidos del cuerpo.
Factores ambientales
La obesidad (especialmente con una distribución abdominal de la grasa), la disminución de la actividad muscular, el envejecimiento de la población y otros factores relacionados con el estilo de vida y la alimentación, están íntimamente relacionados con la diabetes Tipo 2 y con su evolución natural.
Diabetes Tipo 2
¿Son algunos genes responsables de que las células del cuerpo sean menos sensibles a la acción hipoglucemiante de la insulina?
¿Cómo y de qué manera afectan?
¿Nos encontramos ante un defecto en las células beta del páncreas que influye, no en la cantidad, sino en la calidad de la insulina que fabrican?
¿Alteración de varios genes y, además, influencia ambiental?
¿Es una combinación de todas las causas anteriores?
Sobre el tratamiento medicamentoso
El descubrimiento de la insulina (1922) y su disponibilidad para el uso en humanos ha sido, sin duda, el mayor avance del siglo XX y de toda la historia de la diabetología. Desde ese momento se modificó su trayectoria natural y dejó de ser una enfermedad de evolución rápida con resultado de muerte.
A lo largo de los últimos 60 años (muy poco tiempo si lo comparamos con la historia de la medicina) han sido muchos los logros conseguidos gracias a los descubrimientos biomédicos, la farmacología y los avances tecnológicos.
Un buen ejemplo de ello son:
Fármacos
- Los antibióticos y los sueros que han permitido tratar las enfermedades intercurrentes evitando descompensaciones y reduciendo riesgos.
- Los antidiabéticos orales que actúan mejorando la sensibilidad periférica a la insulina, facilitando la producción de insulina por las células beta del páncreas, retardando la absorción de glucosa en el intestino o favoreciendo su eliminación por las vías urinarias.
- Los nuevos análogos de insulinas: Hoy en día disponemos de análogos de insulina rápida que son más rápidos que los que teníamos hasta hace poco, de manera que estos análogos imitan mejor la secreción de insulina de las personas no diabéticas cuando toman alimentos. Así mismo, contamos con nuevos análogos de insulinas prolongadas que, a diferencia de los anteriores, sí que garantizan que su acción dura 24 horas y que su perfil de acción es plano, sin picos.
- Medicamentos antidiabéticos que, aunque inyectables, no son insulina y que ayudan a controlar especialmente el peso y los picos de glucosa que se producen tras las comidas. Los primeros tenían que administrarse dos veces al día, luego sólo una vez y en la actualidad disponemos de algunos preparados que sólo precisan de una inyección semanal.
- La posibilidad de tratar otras enfermedades relacionadas, como la obesidad, la hipertensión, las dislipémias...
Formas del tratamiento
- Uso de dos o más fármacos combinados, por ejemplo, insulina más antidiabéticos orales; diferentes tipos de insulina...
- Tratamientos intensivos con múltiples dosis de insulina o con bombas de infusión continua de insulina.
- Fotocoagulación con láser en la retinopatía diabética.
- Trasplantes de riñón y páncreas, o de células beta.
- Incorporación de la educación sanitaria a la práctica asistencial.
Ayudas al diagnóstico
- Fácil determinación de glucosuria y cetonuria.
- Determinación de glucemia y cetonemia capilares.
- Sistemas de monitorización continua de la glucosa a través de sensores que se insertan debajo de la piel, en el líquido intersticial que rodea los tejidos.
- Sencilla detección de micro albuminuria para el diagnóstico precoz de la nefropatía.
- La hemoglobina glicosilada A1C.
La aplicación de todos estos avances ha permitido una mejora sustancial en el pronóstico de la diabetes y en las expectativas razonables que pueden albergar las personas con diabetes.
La búsqueda de nuevas soluciones es imparable.
Diferentes grupos de investigadores, con el apoyo de la industria farmacéutica, de universidades y de organismos oficiales, centran sus esfuerzos para encontrar:
- Indicadores de predicción fiables, generalizables y de bajo coste para el diagnóstico precoz de la diabetes Tipo 1.
- Fármacos más eficaces (hipoglucemientes orales, análogos de la insulina...) que sean de manejo fácil y flexible, y que permitan imitar, con gran precisión, el perfil de secreción interna de insulina a lo largo de todo el día.
- Maneras de "proteger" las células beta del páncreas o, llegado el caso, sustituir las células dañadas (implantes ...)
- Nuevos productos con efecto hipoglucemiante que puedan sustituir a la insulina, administrados por vía alternativa (oral, nasal, inhalados, a través de la piel,... pero no inyectados), productos de máxima efectividad, mínima dosis, sin efectos secundarios y de bajo coste.
Que aparezca disponible en sangre enseguida después de su administración. En cantidad suficiente, y durante el tiempo suficiente.
Sobre los instrumentos facilitadores
En general encontramos instrumentos:
- facilitadores del tratamiento
- facilitadores de los controles
Instrumentos facilitadores del tratamiento
Han seguido una evolución espectacular: desde las jeringas de cristal, con agujas hipodérmicas que se reutilizaban a base de "esterilizarlas" por ebullición, pasando por las jeringuillas de material plástico, desechables y con agujas implantadas, hasta las jeringas precargadas y desechables con agujas forradas con un micromaterial deslizante (de grosor similar al de un cabello) y, por su aspecto, conocidas como "bolígrafos".
Las "bombas externas de perfusión continua de insulina subcutánea" ya se encuentran disponibles en el mercado. Aunque, hoy por hoy, sólo están indicadas para casos muy concretos.
Algunos expertos consideran que más del 20 % de las personas con diabetes tipo 1 debieran estar tratadas con estos dispositivos, mientras que en España están infrautilizadas y todavía estamos lejos de alcanzar ese porcentaje... ya que sólo las utilizan el 7 % de las personas con diabetes tipo 1, a diferencia de países como Estados Unidos, Noruega o Países Bajos, donde las emplean casi la mitad de las personas con diabetes tipo 1.
En vía de experimentación (y perfeccionamiento) se encuentran las bombas implantables.
Los beneficios que se espera obtener con estos instrumentos son:
- Máxima exactitud en la dosis, incluso en dosis muy pequeñas.
- Mínimo riesgo de contaminación (apenas hay manipulación).
- Inyección en la profundidad adecuada debido a la longitud de la aguja.
- Pinchazo "casi" indoloro gracias al grosor de la aguja.
Instrumentos facilitadores de los controles
Son los que han aparecido más recientemente y permiten conocer los niveles de glucosuria, cetonuria y la albuminuria, de forma sencilla y con materiales reactivos de bajo coste. Pueden realizarse en el domicilio y dan una información orientativa muy acertada.
Para la determinación de glucemia se ha evolucionado mucho más y, gracias a los lectores magnéticos (conocidos como reflectómetros), con una sola gota de sangre capilar se pueden obtener resultados de glucemia muy precisos y con un pequeñísimo margen de error, además de ser cada vez más ligeros de peso y de menor tamaño.
Los beneficios que se espera obtener con estos instrumentos son:
- Máxima precisión en la lectura de la glucemia.
- Alta fiabilidad en los resultados.
- Mínima acción traumática.
Y ya es realidad:
La monitorización continua de la glucosa, a través de un sensor que implanta el propio paciente de manera sencilla e indolora por debajo de la piel y que dura entre 6 y 14 días (existe uno que dura hasta 180 días, pero para su implantación necesita una pequeña intervención quirúrgica ambulatoria), conectado a un microprocesador de datos.
Las bombas de insulina han ido evolucionando y algunos modelos permiten acoplar un sensor de glucosa que se inserta en el líquido intersticial y que manda información a la bomba, apareciendo el nivel de glucosa en la pantalla de la bomba y contando con aplicaciones en las que podemos ver en paralelo los datos de la infusión de insulina de la bomba junto con las glucemias, así como eventos tales como la toma de alimentos o el ejercicio. Se dio un paso más cuando algunos modelos de bomba acopladas a sensor evitaban las hipoglucemias gracias a las paradas predictivas de la bomba cuando el sensor detectaba que había una tendencia hacia la hipoglucemia, frenándose la infusión de la hormona que se reanudaba cuando el sensor detectaba que el nivel de glucosa subía. Y recientemente se han comercializado las bombas híbridas que, acopladas a sensor, actúan como un páncreas artificial durante gran parte del tiempo, segregando la cantidad de insulina necesaria para mantener el nivel de glucosa en objetivos, aumentando o disminuyendo el ritmo de infusión de insulina según la información recibida sobre los valores de glucosa, aunque a día de hoy los sensores no son lo suficientemente rápidos como para detectar el aumento brusco de glucosa producido por la toma de alimentos, de manera que cuando se va a comer es necesario informarle a la bomba con antelación de la cantidad de hidratos que se va a consumir. También se recomienda poner un objetivo más alto durante la práctica de ejercicio.
Aunque las bombas de insulina están teniendo gran aceptación por parte de los pacientes, a algunos les supone un engorro el hecho de tener que llevar un catéter. Para estos pacientes contamos hoy en día con las bombas de parche, sin catéter y de pequeño tamaño, si bien todavía no disponemos de ningún modelo de bomba de parche que sea híbrida."






