Bomba de insulina
¿Qué es una bomba de insulina?
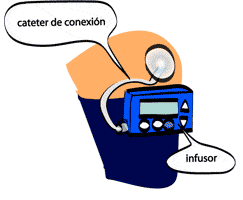
 La bomba de insulina es un pequeño dispositivo del tamaño de un teléfono móvil que administra insulina de forma continuada. Consta fundamentalmente de dos partes: el infusor de insulina y el catéter de conexión.
La bomba de insulina es un pequeño dispositivo del tamaño de un teléfono móvil que administra insulina de forma continuada. Consta fundamentalmente de dos partes: el infusor de insulina y el catéter de conexión.
- El infusor propiamente dicho es una microcomputadora que ha sido programada previamente para infundir insulina de manera continua las 24 horas del día. Se compone básicamente de una pantalla, una batería, unos botones y un reservorio de insulina. Utiliza análogos de insulina de acción rápida.
- El catéter de conexión es un fino tubo de plástico que conecta la bomba con el tejido subcutáneo (debajo de la piel). Este catéter termina en una cánula de plástico que está localizada debajo de la piel. Allí será donde se deposite la insulina administrada por la bomba.
Controles de glucemia capilar
Ver capítulo: Objetivos glucémicos y monitorización de la glucemia.
¿Cómo funciona una bomba de insulina? Basal y bolos
Lo que perseguimos con este tratamiento es imitar el funcionamiento del páncreas de una persona sin diabetes. De hecho ésta es la terapia más fisiológica ya que infunde insulina continuamente.
La bomba va a suministrar insulina de forma continuada las 24 horas del día. A esto se le conoce como “perfusión o tasa basal”. La cantidad de insulina que se va a infundir está programada previamente por el equipo diabetológico, el paciente y/o su familia basándose en los controles de glucemia. En ningún caso la propia bomba va a decidir la cantidad de insulina que se administrará. La tasa basal se puede modificar hasta cada 30 minutos.
Además el infusor nos va a permitir suministrar una cantidad mayor de insulina cada vez que comemos. Se trata de los “bolos de insulina”. Los bolos no sólo se van a utilizar para cubrir las comidas, sino que también se emplean para corregir las hiperglucemias.
Ventajas de ISCI
- Al poder programarse varias perfusiones basales nos permite ajustarnos mejor a las diferentes necesidades de insulina que existen en el día.
- Nos permite cubrir mejor el fenómeno del alba o del amanecer ya que podemos aumentar la tasa basal de esas horas.
- El aporte continuo de insulina por parte de la bomba permite una mayor libertad de horarios. Así, puede retrasarse una comida sin temor a que finalice el efecto de la insulina administrada, como sucede en la terapia con múltiples inyecciones de insulina.
- La bomba sólo utiliza análogos de acción rápida lo que asegura un efecto más predecible, en comparación con las insulinas de acción lenta o intermedia.
- Nos permite modificaciones de la tasa basal de hasta 0,025 U/h, y modificaciones en los bolos de 0,05 en 0,05 U.
- Permite ajustar mejor la cantidad de insulina ante la realización de ejercicio.
- Generalmente, se reduce el riesgo de hipoglucemias graves.
- Ha demostrado en diferentes estudios una mejoría en la calidad de vida del niño/adolescente y de su familia. Esta mejora se debe fundamentalmente a la flexibilidad horaria que ofrece.
Desventajas de ISCI
- Durante la terapia con bomba el depósito de insulina es muy escaso. Por este motivo se es más susceptible de presentar cetoacidosis en el caso de interrupción en el suministro de insulina. Normalmente con una buena educación por parte del equipo de diabetes, las personas que llevan bomba de insulina saben cómo evitar esta situación.
- La bomba se debe llevar las 24 horas del día lo que para algunas personas supone una mayor “atadura” a su diabetes.
- Cuando se lleva bomba se necesita una monitorización más frecuente y regular.
- Supone mayor gasto que la terapia con múltiples dosis de insulina.
Razones para recomendar el tratamiento con ISCI
- Cualquier niño con diabetes, sea cual sea su edad, es potencial candidato para llevar una bomba de insulina. Es necesario que para ello dominen bien el contaje de raciones y se realicen un número mínimo de 6 controles de glucemia capilar al día (o un sistema de monitorización contínua). En pediatría la principal razón para recomendar la terapia con bomba de insulina es la mejora de la calidad de vida de la persona con diabetes o sus cuidadores.
- La terapia ISCI es especialmente útil en aquellas personas que tienen un fenómeno del alba pronunciado y sobre todo en niños muy pequeños. Igualmente está especialmente indicada en aquellas personas con antecedentes de hipoglucemias graves recurrentes o de hipoglucemias inadvertidas.
Es fundamental que los candidatos a la terapia con infusor de insulina demuestren unas habilidades adecuadas en el manejo de la diabetes, que sepan contar hidratos de carbono, que estén motivados y que tengan unas expectativas realistas sobre el tratamiento que van a iniciar.
Consenso internacional para la terapia con ISCI en niños
En Octubre de 2006 fue publicado en una prestigiosa revista pediátrica internacional un consenso de recomendaciones para el tratamiento con bomba de insulina en la edad pediátrica. Las conclusiones más importantes son las siguientes:
- Todos los niños diabéticos, independientemente de la edad, deben ser considerados para ser posibles candidatos para la terapia con bomba de insulina.
- La decisión de implementar la terapia la han de tomar el equipo diabetológico y los padres del niño.
- Los padres y el niño deben tener expectativas realistas sobre este tipo de tratamiento.
- Los padres y el niño deben haber mostrado estar motivados para este nuevo tratamiento y deben mostrar “maestría” contando hidratos de carbono.
- La última recomendación es para el personal sanitario: se debe investigar las consecuencias de este tratamiento a medio y a largo plazo.
Tipos de infusores de insulina
Actualmente en el mercado español se comercializan 3 tipos de infusores de insulina de 3 casas comerciales diferentes:
- Medtronic.
- Roche.
- Animas.
El cambio de cateter
El catéter debe cambiarse cada 2 ó 3 días. A medida que se prolonga el tiempo que el catéter permanece colocado en el mismo sitio se incrementa el riesgo de infección de la zona. También cuanto más tiempo esté el catéter en una zona, habrá más riesgo de saturación de insulina de esa zona con lo que la insulina se absorberá peor y las glucemias subirán.
El catéter puede colocarse en el glúteo o en el abdomen. Para evitar la aparición de lipodistrofia se debe rotar la zona de inserción.
La técnica del cambio de catéter debe ser enseñada por su educador en diabetes. Unas recomendaciones sencillas serían las siguientes:
- Sacar la insulina del frigorífico 24 horas antes del cambio.
- Lavarse las manos con agua y jabón.
- Mirar cuidadosamente el catéter para comprobar que no tenga ninguna alteración en el plástico.
- Cargar la jeringa de la bomba asegurándose que no quedan burbujas en su interior.
- Conectar la jeringa con el catéter y hacer un cebado hasta que salga una buena gota de insulina por la punta de la aguja.
- Limpiar la piel con agua y jabón, alcohol u otro desinfectante y esperar a que esté seca para una óptima adherencia del apósito.
- Insertar el catéter nuevo. La técnica variará dependiendo del tipo de catéter.
- Asegurar el apósito y retirar la aguja.
- Hacer un cebado para llenar la cánula que está dentro del tejido subcutáneo. La cantidad del cebado variará dependiendo del tamaño de la cánula.
Manejo de hipoglucemia con ISCI
La actitud a tomar ante una hipoglucemia con una bomba de insulina es similar a la actitud que se toma si nuestro tratamiento es con inyecciones de insulina.
La única diferencia es que el infusor está administrando la insulina de forma continua por lo que ante una hipoglucemia podemos parar la bomba.
Salvo en el caso de la hipoglucemia grave no es necesario parar la infusión de insulina de la bomba. A día de hoy existe un modelo de bomba de insulina (Minimed 640G Medtronic®) que cuando se utiliza acoplada a un sensor continuo de glucosa a tiempo real que permiten detener la infusión de modo preventivo si el sistema detecta que existe un riesgo de desarrollar hipoglucemia en un tiempo determinado.
Además, hay que tener en cuenta que en la terapia con bomba, al eliminarse el depósito de insulina subcutánea existente en la terapia con múltiples dosis, la recuperación de las hipoglucemias es más rápida y se precisan menos hidratos de carbono para remontar.
Manejo de hiperglucemia y cetosis con ISCI
Cuando un portador de una bomba de insulina tiene una hiperglucemia ésta puede ser por causas relacionadas con la bomba (reservorio vacío, obstrucción en el catéter de inserción, burbujas o bucles en el catéter, cánula doblada...), o por causas que no estén relacionadas con el infusor (ingesta extra de comida, falta de ejercicio, infecciones, estrés, secreción hormonal...)
La actitud ante la hiperglucemia va a ser diferente dependiendo si existen o no cuerpos cetónicos:
- Cuerpos cetónicos negativos:
- Asegurarse de que la bomba funciona bien, que el catéter está bien colocado y no tiene burbujas en su interior, que la zona de inserción no está roja ni dolorosa y que el reservorio de insulina no se ha acabado.
- Ponerse un bolo corrector utilizando el Indice de Sensibilidad.
- Transcurridas 2 horas, realizarse un control y comprobar que la glucemia ha bajado correctamente. Si no fuera así, se debe cambiar el catéter y administrase la cantidad de insulina necesaria para la corrección con pluma o jeringa.
- Cuerpos cetónicos positivos:
- Administrase el bolo corrector con jeringa o pluma.
- Tratamiento de la cetosis y prevención de la acidosis.
Ver capítulo: Tratamiento de la cetosis y prevención de la acidosis - Cuando la descompensación esté controlada comprobar el funcionamiento de la bomba de insulina, y cambiar el equipo de infusión y la zona de punción.
¿"Bombas inteligentes”?
A día de hoy las bombas de insulina son “bombas inteligentes”, es decir, tienen la capacidad de calcular la cantidad de insulina que se ha de administrar dependiendo de la glucemia que se tenga en ese momento y de los hidratos de carbono que se vayan a tomar.
No es tan sencillo como parece ya que antes hay que programar la bomba e introducirle los siguientes datos: índice de sensibilidad, ratio insulina/hidratos de carbono, objetivos glucémicos y duración de la insulina. Con todos estos parámetros metidos dentro del infusor éste nos recomendará una cantidad de insulina determinada. Pero será el portador de la bomba el que decida en última instancia si se administra la cantidad recomendada o no.






