15 consejos para viajar con diabetes
Cualquier época del año es buena para hacer un viaje sin se dan las circunstancias adecuadas. Verano, navidades, Semana Santa,... Muchas veces ello implica viajes a otros países, con diferentes hábitos y husos horarios. La climatología también puede ser un factor a tener en cuenta en el control de la diabetes.
Todo ello hace que sea importante seguir una serie de recomendaciones para las personas con diabetes.
¿Qué hacemos con la medicación para la diabetes?
 Si se viaja al extranjero, es importante, antes de viajar, informarse sobre si el destino al que vamos tienen acuerdos de asistencia sanitaria con España.
Si se viaja al extranjero, es importante, antes de viajar, informarse sobre si el destino al que vamos tienen acuerdos de asistencia sanitaria con España.
Es muy útil estar en posesión de la Tarjeta Sanitaria Europea, que garantiza reciprocidad en el trato entre el viajero y los nacionales del país al que se viaja, aunque no todos los países tienen las mismas prestaciones que el nuestro.
De todos modos, si se trata de una estancia corta, propia de unas vacaciones de verano, conviene llevarse la medicación desde España. Hay neveras y "carteras de frío" para conservar la insulina a temperatura adecuada.
Si se viaja en avión es imprescindible un breve informe médico, en inglés si no es a un país de habla hispana, que además también serviría para informar al médico del país de destino en caso de urgencia. (Adjuntamos aquí un modelo de informe médico que puede resultar de utilidad).
Las bombas de insulina pueden sonar o no al pasar un arco de control de aeropuertos o trenes, según la sensibilidad del mismo, por lo que algunas personas prefieren avisar con antelación al funcionario encargado de que se es portador de bomba de insulina (con el correspondiente informe).
Para el viaje en avión es imprescindible especificar que la insulina, junto con el glucagón, las tiras reactivas las lancetas, agujas, el material desechable de una bomba de insulina,… y cualquier otra medicación debe viajar en cabina y no en el departamento de equipajes, para evitar tanto el deterioro de la medicación por las temperaturas en el departamento de equipajes como para evitar pérdidas.
Para minimizar este riesgo, si se viaja con alguien de confianza conviene repartir la medicación, de manera que la/s otra/s persona/a también lleven medicamentos en su equipaje de mano.
Esto implica que es buena estrategia duplicar -o triplicar- los medicamentos que vayamos a necesitar durante las vacaciones.
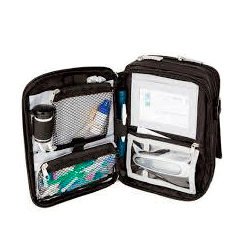
No debemos olvidar llevar alimentos para remontar hipoglucemias, lo que incluye tanto hidratos de carbono de absorción rápida (azúcar, geles de glucosa, zumos -preferentemente industriales que remontan más deprisa que los naturales- que no sean “light”), como lenta (galletas, tostadas,…).
Si por cualquier circunstancia tenemos que comprar insulina en el extranjero, hay que fijarse en la concentración de la misma. En España toda la disponible está a una concentración de 100 unidades por ml, pero en algunos lugares puede haber de otras concentraciones. Si nos dan una pluma de insulina ya suministra la dosis de insulina correspondiente que viene marcada en el dispositivo, el peligro estaría si nos dan unos viales de, por ejemplo, 40 unidades/ml y nosotros empleamos nuestras jeringas de 100 ui/ml. En este caso, estaríamos administrando 2,5 veces menos de insulina de lo que pretendemos, por lo que si nos dan viales de una concentración diferente debemos comprar también jeringas que vayan marcadas para esa concentración.
En los viajes dentro de España no suele haber problemas con la medicación, pero sí pueden producirse con las tiras reactivas para medir la glucemia, por lo que es recomendable llevarlas desde el lugar de origen.
¿Es necesario hacer algún ajuste en la dosificación?
A veces es necesario, especialmente en las personas que se administran insulina, ya que entre los factores que influyen en la absorción están la temperatura y la humedad. Lógicamente, también el estilo de vida puede ser muy diferente, con lo que habría que adaptar la pauta a dicho estilo de vida.
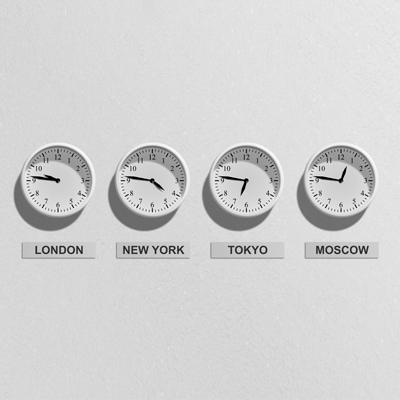 Cuando se viaja de este a oeste o viceversa se van cambiando los husos horarios, lo que puede suponer una dificultad para adaptar la pauta terapéutica. Al viajar hacia el oeste se ganan horas, lo contrario de lo que sucede cuando se va hacia el este. Con las pautas de insulina tipo bolo/basal y, más aún, con las bombas de insulina, es más sencillo adaptar la terapia. Lógicamente, el médico encargado de llevar el caso es el que debe recomendar cómo ajustamos la medicación.
Cuando se viaja de este a oeste o viceversa se van cambiando los husos horarios, lo que puede suponer una dificultad para adaptar la pauta terapéutica. Al viajar hacia el oeste se ganan horas, lo contrario de lo que sucede cuando se va hacia el este. Con las pautas de insulina tipo bolo/basal y, más aún, con las bombas de insulina, es más sencillo adaptar la terapia. Lógicamente, el médico encargado de llevar el caso es el que debe recomendar cómo ajustamos la medicación.
Los días de viaje conviene medir con más frecuencia la glucemia capilar, para tener más información para hacer los cambios. Evidentemente, en una persona con diabetes tipo 2 controlada con sólo antidiabéticos orales estos ajustes resultan mucho más sencillos, pero aún así, especialmente si además de los antidiabéticos orales también se está tratando con insulina, conviene hablarlo con su médico.
Adaptación al cambio en el estilo de vida
En verano, y más todavía durante las vacaciones, el estilo de vida suele ser diferente al habitual. En muchos casos la mayor disponibilidad de tiempo libre favorece el que se practique más actividad física.
 También el hacer turismo puede asociarse a visitar museos, monumentos, recorrer ciudades o caminar por el campo o la playa con un resultado de que se necesitará reducir la dosis de los medicamentos o bien compensar con la toma de hidratos de carbono para prevenir hipoglucemias.
También el hacer turismo puede asociarse a visitar museos, monumentos, recorrer ciudades o caminar por el campo o la playa con un resultado de que se necesitará reducir la dosis de los medicamentos o bien compensar con la toma de hidratos de carbono para prevenir hipoglucemias.
Otro peligro asociado con el ejercicio, especialmente con temperaturas muy elevadas, es el de deshidratación. Por tanto, es imprescindible hidratarse bien con agua o con bebidas isotónicas.
La dieta, junto con la medicación y el ejercicio, es uno de los componentes fundamentales del tratamiento de la diabetes. En verano también es frecuente consumir alimentos diferentes a los del invierno. Si, además, se viaja al extranjero, nos podemos encontrar con alimentos muy diferentes a los habituales.
En muchos países el etiquetado de los alimentos, especificando el contenido en hidratos de carbono, se hace de manera más rigurosa que en España. Sin embargo, en otros lo hacen peor o, simplemente, no lo hacen. Cuando la comida que haya escogido tenga más o menos hidratos de los previstos siempre podemos utilizar el pan o la fruta como comodines para ajustar las raciones.
Respecto a las bebidas, además de la recomendación anteriormente apuntada de mantenerse bien hidratado, conviene recordar que consideramos libres el agua, el café (normal o descafeinado), las infusiones, la malta y el sifón. Las bebidas “light” también están permitidas, pero conviene leer la etiqueta para garantizar la ausencia de carbohidratos.
El consumo de alcohol debe ser moderado, como también deben hacer las personas no diabéticas, teniendo la precaución de tomarlo junto con alimentos para evitar las hipoglucemias. Lo más recomendable sería el vino o la cerveza. En caso de tomarse alguna bebida de más graduación (ginebra, vodka,) conviene hacerlo en pequeñas cantidades y combinando con refrescos que no sean “light” para minimizar el riesgo de hipoglucemias.
En países que no cuenten con garantías sanitarias, especialmente si son tropicales, el agua consumida debe ser embotellada. El hielo añadido a las bebidas también hay que asegurarse de que no provenga de agua del grifo.
Precauciones especiales para los viajeros
En países tropicales y subtropicales puede ser necesario vacunarse de enfermedades como la malaria. En España contamos con varios “Centros de Vacunación Internacional” a los que se les puede pedir consejo.
 Con frecuencia hay zonas dentro de un mismo país en las que es preciso vacunarse y en otras no, por lo que antes de ponerse en contacto hay que informarse bien sobre la ubicación geográfica concreta a la que se va a viajar.
Con frecuencia hay zonas dentro de un mismo país en las que es preciso vacunarse y en otras no, por lo que antes de ponerse en contacto hay que informarse bien sobre la ubicación geográfica concreta a la que se va a viajar.
Entre los problemas más típicos que se producen al viajar está la “diarrea del viajero”. Lo que para muchas personas puede ser simplemente molesto para una persona con diabetes puede ser peligroso. Conviene llevar algún medicamento para combatirla, como la loparamida.
Si se viaja en barco o en avión y se es propenso a los mareos también debe llevar fármacos para combatirlos.
Entre las complicaciones típicas de la diabetes está el pie diabético. Recuerde que en la playa no debe caminar descalzo si tiene neuropatía o vasculopatía. En vacaciones muchas veces se camina más de lo habitual. El calzado debe ser adecuado, no debe estrenarse durante el viaje, es preferible que sea de tacón ancho de una altura de entre 1 y 5 cm para facilitar el juego del pie, flexible y sin costuras interiores.
15 consejos a tener en cuenta si viajas fuera de España
- Informarse sobre si al destino al que vamos tienen acuerdos de asistencia sanitaria con España. Si el país de destino está en la Unión Europea es muy útil obtener la tarjeta sanitaria europea. Infórmate aquí de cómo puedes hacerlo.
- En caso de tener un seguro de viaje, o seguro médico (de empresa o similar) es necesario antes de salir de viaje, informarse de que trámites realizar para ser atendido en el país de destino en caso de ser preciso.
- Lleva contigo un informe de tu médico para acreditar que tienes diabetes y que debes llevar contigo la medicación y algunos dispositivos (medidor de glucosa, lancetas, bolis de insulina, bomba de insulina, monitor continuo, de glucosa, etc.). Si vas a un país de habla no hispana, sería conveniente que el informe también esté redactado en inglés. (Adjuntamos aquí un modelo de informe médico que puede resultar de utilidad).
- Si la estancia fuera de su residencia habitual no va a ser muy larga, lleva contigo todo el material de tratamiento necesario para los días de vacaciones: lancetas, tiras reactivas, insulina, medidor de glucosa, pastillas, recambios de más para el set de infusión y baterías en caso de estar en tratamiento con bomba de insulina, y en este último caso, insulina en pen o viales para utilizar en caso de tener problemas técnicos con el infusor.
- En tus viajes, siempre debes llevar un kit de glucagón.
- Si vas a un lugar donde hace calor, existen en el mercado neveras para mantener el material a la temperatura adecuada.
- En caso de que el viaje se realice en avión es imprescindible especificar que la insulina, junto con el glucagón, las tiras reactivas las lancetas, agujas, el material desechable de una bomba de insulina y cualquier otra medicación debe viajar en cabina y no en el departamento de equipajes (para evitar tanto el deterioro de la medicación por las temperaturas en el departamento de equipajes como para evitar pérdidas). Si se viaja con compañeros de viaje conviene repartir la medicación, de manera que la/s otra/s persona/a también lleven medicamentos en su equipaje de mano.
- Es aconsejable duplicar -o triplicar- los medicamentos que vayamos a necesitar durante las vacaciones, por si se produjeran pérdidas, deterioros, retrasos en el viaje, etc.
- No olvidar llevar alimentos para remontar hipoglucemias, lo que incluye tanto hidratos de carbono de absorción rápida (azúcar, zumos, etc.) como lenta (galletas, tostadas, etc.).
- Los días de viaje conviene medir con más frecuencia la glucemia capilar, para tener más información y realizar los ajustes precisos debido a diferentes husos horarios o cambio de estilo de vida (alimentación, ejercicio, etc.).
- En las zonas de más calor será necesario prestar más atención a la hidratación, y tomar siempre bebidas embotelladas. Será necesario tener en cuenta el etiquetado de las bebidas para comprobar los carbohidratos que se ingieren.
- Es importante prestar atención a la los alimentos ya que estos pueden ser distintos a los que come habitualmente, trate de llevar un dieta lo más parecida a la suya.
- Se aconseja llevar medicamentos para tratar complicaciones del viaje como diarreas o vómitos.
- Si su destino es la playa o el río, recuerde no caminar descalzo si tiene neuropatía o pie diabético.
- Siempre, antes de un viaje, consulte a su médico para ajustar bien el tratamiento.
Comenta este artículo. Nos gustaría conocer tu opinión.
La Fundación para la Salud Novo Nordisk no se hace responsable de las opiniones o manifestaciones vertidas en este apartado.







 Por: Fundación para la Diabetes
Por: Fundación para la Diabetes